
תוֹכֶן
במאמר זה: הבנת המחלה קבלת עזרה מרופא שמיעת הבדיקות 29 הפניות
צרעת היא מחלה נוירולוגית הפוגעת ב- 40 מיליון אנשים ברחבי העולם. בצרפת סובלים מכך כ -450,000 איש. אם אתה רוצה ללמוד על מחלה זו ולדעת כיצד לאבחן אותה, קרא מאמר זה.
בשלבים
חלק 1 הבנת המחלה
-

למדו להכיר אפילפסיה. זוהי מחלה נוירולוגית הגורמת להתקפים דרמטיים כאשר חולה עווית. התקפים אלו נגרמים כתוצאה מזרימת עצבים לא תקינה במוח.- לעיתים אפילפסיה מתרחשת אצל אדם מבוגר, אך בדרך כלל הסימפטומים שלו מופיעים במהלך הילדות. למחלה זו יכולות להיות גורמים גנטיים, אך היא יכולה להיגרם גם כתוצאה מפגיעת ראש כמו טראומת ראש.
-
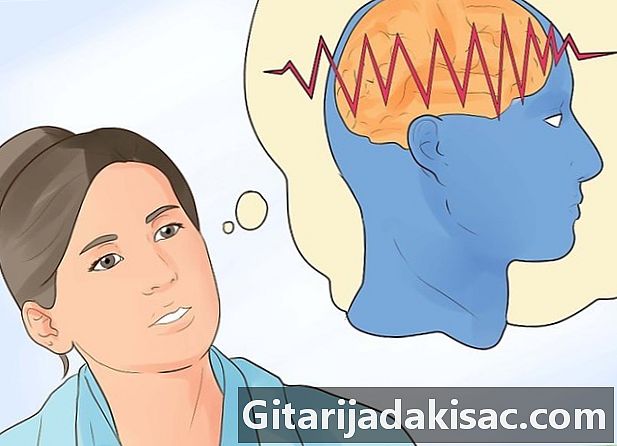
להבין את המנגנון הבסיסי של המחלה. נוירוני המוח של אדם אפילפטי אינם שולחים את האותות הנכונים במהלך התקף.- באפילפסיה, נוירונים באותו אזור במוח יכולים לפרוק (לשלוח אות חשמלי) באופן פתאומי ובאופן לא מסודר במהלך התקף. זרם זה יכול לשבש את המוח על ידי חצייתו בצורה לא תקינה (מתוך הדפוסים הרגילים) ולעיתים לייצר השפעות נראות לעין (למשל עוויתות).
-

דע כיצד לזהות את הסימפטומים. ההשפעות הגלויות של התקף הן רק חלק מהתסמינים של אפילפסיה. מחלה זו יכולה לגרום להתנהגות לא תקינה לעין, אך היא יכולה גם ליצור תחושות בלתי מעוררות, הזיות, המעניקות לאפילפסיה תחושה של חוויה של משהו לא ברור.- אדם שלעתים נתפס בעוויתות אינו בהכרח אפילפטי מכיוון שתופעות מסוג זה אינן מופעלות בהכרח כתוצאה מתקלה במוח. אכן, משבר עם עוויתות יכול להיגרם כתוצאה מלחץ עז או שימוש לרעה באלכוהול או בסמים, אך גם בגלל רמה נמוכה מדי של גלוקוז בדם, טראומה גופנית או חום גבוה מאוד.
-

דע להכיר את הסימנים של משבר התקפים. ניתן להכליל משבר ואפשר לקרוא לו "נזק גדול" או לקרוא לו "טוניק-קלוני", או שהוא יכול להיות חלקי (פגיעה קטנה) כאשר הוא לוקח את המקור שלו באזור מוגבל מאוד במוח.- במהלך משבר כללי שמשפיע על המוח בכללותו, כל הגוף יכול להתקשות. הגוף נרגע ואז לעיתים קרובות בכמה פעמים, על ידי טלטולים. האדם שחווה את ההתקף יכול להשמיע רעשים מוזרים, להפסיק לנשום זמן רב או להתנהג באופן מוזר. לדוגמה, אנשים עם אפילפסיה נוטים למהר באופן מכני לשירותים שלהם כשמתרחש משבר. בתום התקף, האדם האפילפטי מרגיש לעתים קרובות מבולבל מאוד, מכיוון שאין לה זיכרונות ממה שזה עתה קרה.
- התקף חלקי משפיע רק על אותם חלקים בגוף הקשורים לאזור המוח בו מתרחשת חוסר התפקוד. זה יכול לגרום לבלבול אצל האדם האפילפטי ולתנועות לא-הפרעות המשפיעות רק על חלק מהגוף. זה יכול גם ליצור טיקים ותחושות אי נוחות כמו הרושם של בטן מלאה.
- אנשים רבים הסובלים מאפילפסיה אינם סובלים מהתקפים או רק מהסוג "מעט רע". בין הסימנים הדיסקרטיים המעידים כי הם עוברים התקף אפילפטי, ישנם טיקים קטנים, כמו מצמוץ מוגזם של העיניים, או המראה שאבד בריק.
-

התבונן בקטגוריות השונות של דילפסיה. מחלות אלה מסווגות ב -4 קטגוריות שהן: אפילפסיות אידיופטיות כלליות, אפילפסיות אידיופטיות חלקיות, אפילפסיות סימפטומטיות כלליות ואפילפסיות סימפטומטיות חלקיות.- לאפילפסיות אידיופטיות כלליות יש לעיתים קרובות מקור גנטי עם תסמינים המופיעים בילדות או לאחר גיל ההתבגרות. ניתן לראות מגוון רחב מאוד של פרכוסים (עם תסמינים שונים מאוד מאדם לאדם) בקרב אנשים הסובלים מאפילפסיה מסוג זה, שלעתים קרובות יש להם מוח בו לא ניתן לאתר שום תפקוד לקוי.
- לאפילפסיות אידיופטיות חלקיות יש לעיתים מקור גנטי, ותופעות ניתן להבחין אצל אנשים צעירים אפילו יותר מאלו עם אפילפסיה אידיופטית כללית. באופן כללי, אפילפסיות מסוג זה חמורות פחות מאחרות מכיוון שהן גורמות רק להתקפים קלים המופיעים לעתים קרובות במהלך השינה. לעיתים קרובות הם אינם נמשכים מעבר לילדות.
- אפילפסיות סימפטומטיות כלליות נגרמות כתוצאה מטראומה המתרחשת לעתים קרובות במהלך הלידה. בין הגורמים העיקריים ניתן למצוא דלקת המוח, היפוקסיה מוחית, שבץ מוחי, טראומת ראש, גידול במוח ומחלת אלצהיימר. המונח "סימפטומטי" משמש לתיאור אפילפסיה שיש לה גורם פיזיולוגי אחד או יותר מזוהים. כאשר אנו יודעים בוודאות כי אפילפסיה נובעת מהפרעה פיזיולוגית, אך איננו יכולים לזהות בדיוק את התפקוד הזה, אנו אומרים כי היא "קריפטוגנית". אפילפסיה סימפטומטית כללית מלווה לרוב בבעיות נוירולוגיות אחרות שיכולות לגרום, למשל, לבעיות מוטוריות. אפילפסיה מסוג זה יכולה לגרום להתקפים שונים מאוד מאדם לאדם אחר.
- אפילפסיה סימפטומטית חלקית היא הנפוצה ביותר. זה מופעל לפעמים במהלך הילדות, אך לרוב בבגרותו. מקורה לעיתים קרובות בתפקוד מוחי קשה אשר יכול לנבוע מגידול, שבץ מוחי, טראומת ראש או זיהום (דלקת המוח). לעיתים קרובות ניתן לטפל בניתוח על ידי הסרה (הסרה) של החלק הפגוע קשה במוח.
- אפילפסיות שהוזכרו מסווגות בקטגוריות אלה. לדוגמה, תסמונת לנוקס-גסטאוט מסווגת כאפילפסיה סימפטומטית כללית.
חלק 2 קבל עזרה מרופא
-

הערך את הסיכונים שאתה סובל מהמחלה. עליכם להיות ערניים אם חלתם פגיעה מוחית או גידול, או אם בני משפחתכם הושפעו מאפילפסיה, שכן יתכן שיש לכם נטייה למחלה. היזהר גם אם עברת התקף או דלקת במוח. לבסוף, עליכם לדעת כי ברוב המקרים, הגורם למחלה אינו ידוע. -

אם אתה נתקל במשהו שנראה כמו התקף אפילפטי, פנה לרופא. זו תהיה הדרך הבטוחה ביותר להגיע לאבחון מדויק. לאחר מכן תדע אם אתה אפילפטי ואולי איזה סוג של התקפים אפילפטיים אתה עובר. -

תן לרופא שלך כמה שיותר מידע שיעזור באבחון הנכון. לפעמים זה לא מספיק כדי לתאר את ההתקפים שעוברים, ועליו להיות מסוגלים למסור מידע אישי לרופא. שימוש לרעה באלכוהול יכול לגרום להתקפים, כמו גם שימוש בסמים (אפילו מתון), מינון נמוך של תרופות, לחץ עז או חוסר שינה כרוני. -

ערוך כמה הכנות לפני הבחינה. שאל את הרופא שלך אם יש צעדים שעליך לנקוט כדי לבצע את הבדיקות בתנאים הטובים ביותר. מבלי שתצטרך לשאול, על הרופא בדרך כלל לספר לך את כל מה שאתה צריך לעשות (למשל לשחק מהר) כדי להכין את גופך לבחינה. -

צפו לעבור בדיקה נוירולוגית. הרופא יתחיל בבדיקת הרפלקסים שלך, תגובות מסוימות בגופך וחלק מהיכולות הנפשיות שלך. ואז הוא יכול לעבור לבדיקות אחרות.
חלק 3 דע את הבדיקות
-
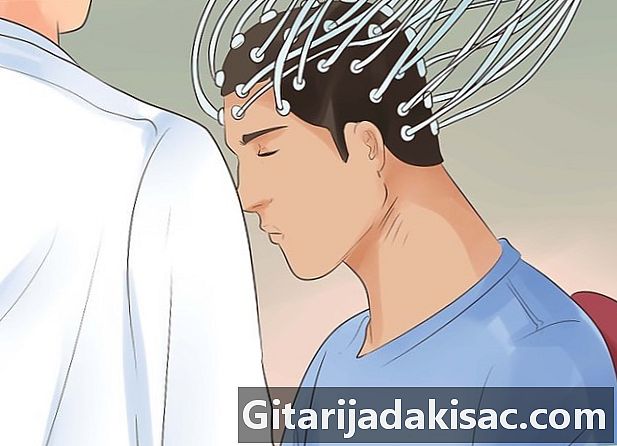
צפו לעבור בדיקת EEG. EEG מאפשר לרופאים ייצוג גרפי של דחפים חשמליים המתאימים לפעילות המוח.- לבדיקה מסוג זה, הרופא מניח אלקטרודות על קרקפת המטופל. גלאי זרימה חשמליים אלה מודדים את פעילות המוח. על המטופל להישאר עדיין עם שרירים רגועים, ויכול להיות שיידרש לבצע פעולות פשוטות כמו נשימה עמוקה. ניתוח העלילה המתקבלת יכול לעיתים לאפשר לרופא לגלות פעילות מוחית חריגה שיכולה ליצור דחפים חשמליים דייקניים (בדרך כלל לא במהלך הבדיקה) התואמים להתקפים אפילפטיים.
-
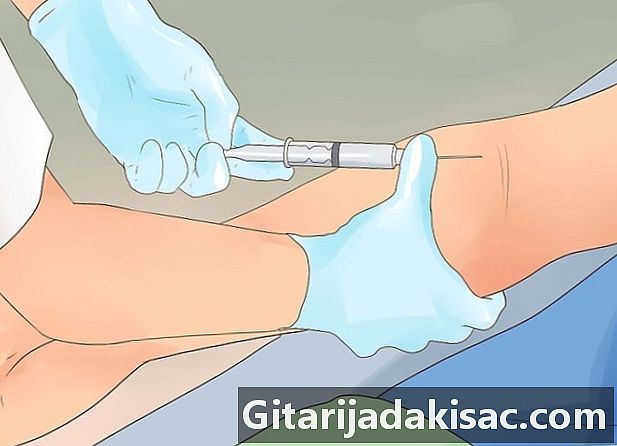
יש בדיקת דם ניתוח הדם של המטופל יכול לסייע בסילוק הגורמים הפוטנציאליים להתקפים שאינם אפילפסיה. זיהום או חומר מיקרוביאלי (למשל תרופה) יכול לגרום להתקפים או לתסמינים אחרים המצביעים על אפילפסיה. -

ערוך בדיקת טומוגרפיה פליטת פוזיטרון (PET). בדיקת PET יכולה לאפשר לרופא לגלות את אזור המוח המייצר דחפים חשמליים מאסיביים ומופרעים הגורמים להתקפים.- הרופא מתחיל בהזרקה לדם של המטופל נוזל המכיל אלמנטים רדיואקטיביים הפולטים פוזיטרון (או פוזיטרון). נגר זה (נוזל רדיואקטיבי) מכיל יסודות כימיים שייספגו בצורה שונה בהתאם לאיבר המטרה פועל תקין או לא. הסורק אינו מגלה פוזיטרונים, אך זוגות הפוטונים המיוצרים כאשר הם משמידים את האלקטרונים שהם פוגשים בגוף. פוזיטון (אנטי אלקטרון) ואלקטרון sannihilent לייצור בדיוק שני פוטונים. איתור של שני פוטונים מאותו זוג מאפשר לדעת את מקום התפטרותו של הפוזיטרון ובכך של האלמנט הרדיואקטיבי הפולט אותו. איתור רב של זוגות פוטונים מאפשר לדעת את ריכוז העקיבה באיבר ממוקד. על ידי ניתוח אופן התפשטות העקיבה במוח, הרופא יכול לאתר תפקוד לקוי והאם המטופל אפילפטי או לא.
- הרופא עשוי גם להחליט לבצע בדיקת טומוגרפיה ממוחשבת (CT) או בדיקת טומוגרפיה ממוחשבת (CT) או בדיקת MRI (הדמיית תהודה מגנטית). הם יכולים לאתר פעילות מוחית לא תקינה. אם ה- MRI ו- EEG לא הצליחו לאתר חריגות, הרופא עשוי להחליט שתעבור בדיקת טומוגרפיה של תהודה פוטונית (TEMP). ממש כמו בבדיקת PET, מוזרק לגוף כמות קטנה של חומר רדיואקטיבי בכדי לראות כיצד הדם נכנס וזורם במוח והחוצה.
-

הגש לניקוב מותני. הרופא מתחיל במיצוי נוזל מוחי עמוד השדרה (נוזל מוחי עמוד שדרה) מחלל עמוד השדרה בין שתי חוליות הגב התחתון. לאחר מכן הוא יכול לנתח את הרכב הנוזל הזה כדי לנסות לאתר נוכחות של חומרים המצביעים על כך שהמטופל סובל מאפילפסיה.- במהלך הניקוב, שמתבצע לרוב בהרדמה מקומית, על המטופל להכניס את עצמו למצב העובר. הנוזל המופק נשלח למעבדה שתנתח כמה מחומרים מסוימים הוא מכיל.